Las hormonas son mensajeros químicos que viajan en el torrente sanguíneo y llegan a los diferentes órganos del cuerpo. Transportan información a las células que poseen receptores específicos para la hormona. Los ovarios y en menor proporción las glándulas adrenales, son sitios de producción de las hormonas esteroides denominadas estradiol y progesterona. (Simpson 2003).
Antes del nacimiento, los ovarios del embrión liberan estradiol que influyen en la diferenciación de las estructuras cerebrales y órganos genitourinarios confiriéndoles características fenotípicas femeninas (Zuolaga et al., 2008).
En la pubertad, se produce un aumento progresivo en las hormonas ováricas, lo que conlleva a la aparición de los caracteres sexuales secundarios tales como el crecimiento de mamas, ensanchamiento de caderas, presencia de vello en axilas, pubis y posteriormente la primera menstruación (menarquia), lo que marcara el inicio del periodo fértil reproductivo.
En los ciclos menstruales se distinguen la fase folicular y la lútea. En la primera fase el estradiol induce proliferación de células uterinas y en la segunda, la progesterona estimula las glándulas del endometrio para que liberen moco y polisacáridos. Todo ello permite un ambiente uterino favorable para la implantación de un embrión, en caso de que haya fertilización del óvulo.
En el embarazo, primero el cuerpo lúteo y luego la placenta secretan progesterona, hormona que mantiene quiescente el útero, lo que evita que el bebe sea abortado antes de los 9 meses.
Al final del embarazo se lleva a cabo el parto, periodo en el que disminuye la concentración de progesterona y aumenta el estradiol. Esta condición permite la contracción uterina y con ello la expulsión del bebe y la placenta.
En la lactancia temprana el amamantamiento inhibe la actividad ovárica y los ciclos menstruales se reanudan durante o al término de la misma.
El periodo fértil de la mujer dura más de dos décadas. Después de ese periodo las hormonas ováricas disminuyen, lo que lleva a un periodo de reducción paulatina de estradiol, progesterona y ciclos menstruales irregulares (perimenopausia), lo que culmina en menopausia. Éste término se utiliza cuando ha habido ausencia de 12 meses de menstruación, dura entre 5 y 8 años y se acompaña de bochornos, resequedad vaginal y atrofia urogenital (Harlow et al., 2012).
La edad y la menopausia son factores de riesgo de trastornos urinarios, entre muchos otros cambios biológicos. Así, el 38% de las mujeres menopáusicas reportan incontinencia urinaria de esfuerzo (IUE), trastorno en la que hay perdida de orina por correr, estornudar, reír o realizar ejercicio físico que implique esfuerzo. (Sakondhavat et al.,. 2007). La IUE afecta el cerrado uretral. Hay una variedad de terapias utilizadas de acuerdo a su nivel de invasión. Menos invasiva son ejercicios de los músculos del piso pélvico; poco invasivos, dispositivos que estimulan los músculos del piso pélvico de forma magnética o eléctrica, pesarios vaginal, tapón uretral, inyección de sustancias que disminuyen la luz uretral, agonistas alfa adrenérgico, terapia de reemplazo hormonal (TRH) a base de estradiol y/ o progesterona; más invasivos, cabestrillo vaginal, uretral o uretropexia (Hersh y Salzman 2013).
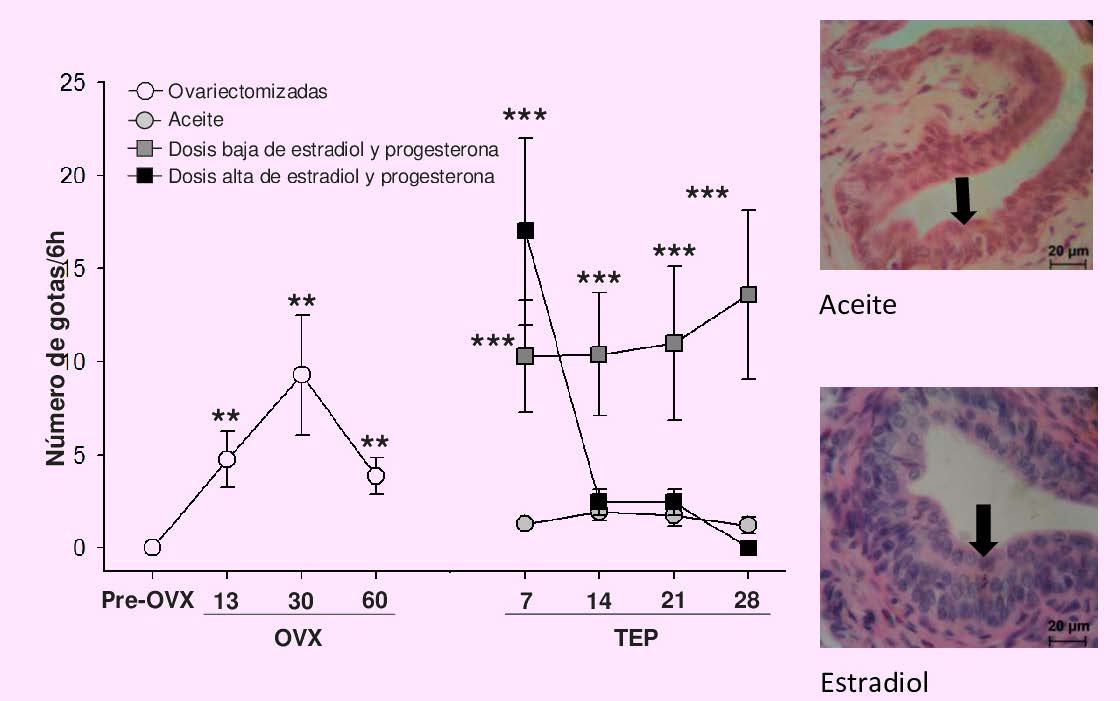
Avances en el conocimiento y tratamiento de las diversas patologías que nos aquejan derivan de estudios en modelos animales. En nuestro laboratorio utilizando la rata ovariectomizada (extracción quirúrgica de los ovarios) como modelo de menopausia, observamos que a diferentes tiempos después de la ovariectomía (OVX) los síntomas de incontinencia urinaria determinado por goteo de orina son evidentes. Dos meses posteriores a la OVX, iniciamos la TRH con 10 microgramos de estradiol y 2 miligramos de progesterona lo que resultó en IUE; sin embargo, a dosis de 1 miligramo de estradiol y 10 miligramos de progesterona ya no hubo signos de IU (Figura 1). La sola administración de 1 miligramo de estradiol resultó en hiperplasia del epitelio uretral, sugiriendo reducción del lumen uretral y en consecuencia la continencia urinaria (Figura 1). Estos hallazgos y la información aquí descrita nos permiten destacar la importancia de las hormonas ováricas en la fisiología femenina.
Detalles del autor
- Nombre(s):
Margarita Juárez Romero
Blanca Esthela Batana Reyes
Yolanda Cruz Gómez
Referencias
1. Harlow, SD; Gass, M; Hall, JE; Lobo, R; Maki, P; Rebar, RW; Sherman, S; Sluss, PM; Villiers TJ. (2012) Executive summary of the Stages of Reproductive Aging Workshop + 10: addressing the unfinished agenda of staging reproductive aging. Menopause 19(4): 387–395.
2. Hersh L y Salzman B (2013) Clinical management of urinary incontinence in women. Am Fam Physician. 87:634-640
3. Sakondhavat, C; Choosuwan, C; Kaewrudee, S; Soontrapa, S;Louanka, K. (2007). Prevalence and risk factors of urinary incontinence in Khon Kaen menopausal women. Journal of the Medical Association of Thailand Chotmaihet Thangphaet. 90(12): 2553–2558.
4. Simpson, ER. (2003) Sources of estrogen and their importance. J Steroid Biochem Mol Biol. 86:225–230.
5. Zuloaga, DG; Puts, DA; Jordan, CL; Breedlove, SM. (2008). The role of androgen receptors in the masculinization of brain and behavior: what we´ve learned from the testicular feminization mutation. Horm. Behav. 53: 613-626.